産婦人科
産婦人科のご紹介
産婦人科は2022年4月現在、常勤医2名(専門医2名)、診療看護師1名で日々の診療を行っております。毎週木曜日は上対馬病院で出張診療(妊娠35週未満までの妊婦健診、婦人科一般外来)を行っております。
外来受診者数 平均15~30人/日
産婦人科は産科と婦人科に分けることができます。
「産科」は母子健康手帳を持った方の妊婦健診外来です。分娩の際は当院で24時間体制下に母児の安全を最優先に自然な分娩が行えるように努力しています。
「婦人科」は、外陰・膣・子宮・卵管・卵巣などに生じた疾患の診断や治療、すなわち子宮頸癌・子宮体癌検診、更年期障害、妊娠の診断、不妊症、帯下(おりもの)の異常、性器出血、月経のトラブル(月経が来ない、持続期間が長いなど)、陰部のかゆみ、子宮脱、婦人科腫瘍の診療などを行っております。
当院の産婦人科では、これらに関するすべての相談に応ずることを原則にしておりますが、疾患とその病状によっては診断や治療に高度な専門技術を必要とする場合があります。その場合は福岡や長崎などの本土の高次医療機関と連携して診断や治療を依頼いたします【例:妊娠34週までの切迫早産などで児が未熟な状態で産まれそうな場合、大量に輸血が必要な前置胎盤・癒着胎盤が強く疑われる場合、体外受精を要するほどの不妊症、進行した悪性腫瘍(がん)など】。個々の患者様の状況把握と専門施設への紹介は責任を持って行いますのでこうした高次医療機関との連携についてご理解いただけます様お願いいたします。
<分娩について>
毎月平均10例程度の分娩を取り扱っています。ここ数年は年間150-170件の分娩数です(詳細はグラフ参照)。当院で取り扱う分娩は、高血圧や糖尿病などの重症な内科合併症や高度の肥満などのない、リスクの低い妊娠(低リスク妊娠、といいます)を対象としています。小児科、各診療科との連携により妊産婦の皆様を24時間体制で診療していますが、当院での対応が難しいと判断した場合、緊急時にはヘリコプター搬送で長崎医療センターへ転院搬送を行う場合がありますのでご了承ください。
陣痛促進、帝王切開などの必要な処置は、医学的適応を厳格に判断して実施しております。経腟分娩時には局所麻酔法を状況に応じて使用し、少しでも痛みや緊張を取り、会陰切開を減らすよう努力しています。また、遠方在住の妊婦さんや前回分娩進行が早かった方には自宅分娩や車中分娩を回避するために計画分娩を行っております。
里帰り分娩希望の患者さんは随時受け入れておりますが、コロナウイルスの流行防止のため、あらかじめ当院産婦人科へ里帰り分娩希望の連絡をしていただき、書類に記載してF A Xをお願いしています(詳細はhttps://www.tsushima-hospital.jp/uploads/ck/admin/files/20220509_175911.pdfをご参照ください)。本土から帰省時にはコロナの検査を行っていただき、自宅で7日間の安静と体温計測を行い、その後に当院でのコロナ検査を受けて陰性を確認後に受診をお願いしています。
<外来診療>
- 外来のエコーはご自分のスマートフォンなどで動画を保存することが可能です。
- 母乳外来を行っております。母乳外来希望者は午前中に電話連絡をしてください、受診時刻を調整いたします。
- 静岡県の聖隷浜松病院や聖隷三方原病院の院内助産院を参考に、妊娠末期の妊婦さんにはオイルを用いた会陰マッサージの指導やお産がスムーズにすすむための運動を指導しています。
- アプリ「母子健康手帳」にて当院をご登録ください。定期的に情報提供を行っております。
- 2ヶ月に1回、定期的にパパママ教室を行い、患者様のライフスタイルに合わせた適切な情報、診療を提供しております(新型コロナウイルス感染症に配慮した形式で行います)。
以下に一般の方にも知っていただきたい産科・婦人科の疾患について日本産科婦人科学会のサイトを紹介します。参考にされてください。
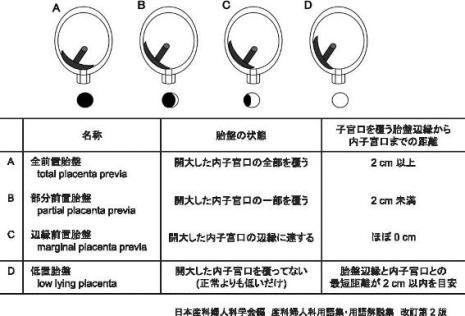
前置胎盤
前置胎盤とは
胎盤は、お母さんと赤ちゃんをつなぐ血液・酸素・栄養のとても豊富な組織です。前置胎盤は、胎盤が赤ちゃんよりも子宮の出口付近に位置しているため、ほぼ100%帝王切開で分娩となり、お母さんにとっても赤ちゃんにとっても危険性の高いハイリスク妊娠なのです。
どのような人がなりやすいの?
どんな症状がありますか?
いつ頃診断されるの?
前置胎盤の診断が確定した場合は、胎盤と子宮口の位置関係によって図のように分類されます。一見複雑ですが、胎盤が出口(子宮口)を全部覆っているか、一部だけ覆っているか、という単純な話です。「低置胎盤」については、場合に応じて「下から」産めることもあるので、主治医と相談しましょう。その他の「前置胎盤」はすべて帝王切開分娩が必要です。前置胎盤の帝王切開については最後にお話します。
前置胎盤だと「癒着胎盤」になりやすいと聞きましたが?
「前置癒着胎盤」手術の場合には、出血が多くなるので、前もって、動脈内へ「へこませたバルーン(風船)」を入れておいて、いざという時にそれを膨らめて、子宮へいく血液を減らし、大出血を起こさぬようにしよう、など種々の工夫がされています。この手術は産科最大の難手術です。産婦人科医はこの手術を安全確実にできるように種々の工夫をしていますが、「これが最高!」という方法はまだ見つかっていません。「前置癒着胎盤」と診断された方はご不安も大きいかと思いますが、私たち産婦人科医と一緒に頑張っていきましょう。
さて、少し横道に入りますが、「何度も帝王切開をした人」ほど「癒着胎盤」を起こしやすくなります。つまり、過去1回帝王切開よりは2回、2回よりは3回と、帝王切開の回数が多くなればなるほど、「前置癒着胎盤」が起きやすい。しかし、すでに3回帝王切開をした人にとっては、「そういわれても過去は消えないから、、」というわけで、患者さんの努力では解決ができませんね。産婦人科医としては、このようなこともあって、前置胎盤でない普通のお産の場合、できる限り帝王切開は避けたい、と願い努力しているわけです。
妊娠中の管理方法は?
前置胎盤自体を「治す」方法はありません。が、「お腹が張る」と、出血する可能性が高まります。そこで、前置胎盤と診断された際には、できるだけ安静にして運動や性交渉などは控えた方がいいでしょう。
いつ頃入院したらいいか、は、まだ決まってはいませんが、早めに入院していただき、帝王切開に備える施設が多いです。少なくとも、妊娠中に出血を認めた場合はその時点で入院し、お腹が張らないように子宮収縮抑制剤を投与して、帝王切開の時期を模索します。また、33~34週頃から自分の血液をストックしておく「自己血貯血」を2~3回行うことも多く、輸血準備など万全の態勢を整えてから手術に臨みます。
お産はいつ頃?どういう方法で?
予定帝王切開の手前で出血した場合には、赤ちゃん未熟を承知の上で、緊急帝王切開を行う場合もあります。予定帝王切開までもった場合も、また、緊急手術になった場合も、前置胎盤と診断された場合は麻酔科やNICU(新生児集中治療部門)のある施設での管理が望ましいでしょう。
先に述べた「前置癒着胎盤」の場合だけでなく、「癒着胎盤のない」前置胎盤であっても、普通の帝王切開に比べて出血量は多くなります。「癒着胎盤のない普通の前置胎盤」と診断されていても、ある確率で「癒着胎盤」が含まれています。現在の医学はまだ100%ではなく、診断には限界があります。前置胎盤の帝王切開で、どうしても出血が止まらない場合があり、この場合、赤ちゃんだけでなくお母さんの生命に危険が及ぶこともあります。母の生命を守るために子宮を摘出することがあります。
さて、少しだけ、「聞きたくないかもしれないお話」をします。先進国で万全体制で手術が行われた場合でも、「帝王切開時子宮摘出」のあるパーセントで母体生命が失われることが世界統計で示されています。日本の産婦人科医療レベルは極めて高く、たとえ「前置癒着胎盤」と診断されても、「命が危険だ」とまではお話(情報公開)されない方が多いようです。というのは、他の手術と異なり、そのことを話しても「ならば手術や帝王切開はしないでおく」という選択肢がないからです。選択肢がない事柄について「こわい話をしてもいいのか?」という気持ちが産婦人科医にはあります。「隠し事」をしているわけではありません。お話しを希望する方は、遠慮なく担当のドクターにお聞きするといいでしょう。産婦人科医はお母さんと赤ちゃんの健康と命を守ります。
輸血を準備する必要があるような大量出血が予想されるため前置胎盤と判断した場合には対馬島内での分娩はリスクが高すぎると判断し本土への紹介を妊娠30週までに行うようにしています。
妊娠糖尿病
妊娠糖尿病とは
妊娠糖尿病になると何がおこるのですか?
お母さん:妊娠高血圧症候群、羊水量の異常、肩甲難産、網膜症、腎症など
赤ちゃん:流産、形態異常、巨大児、心臓の肥大、低血糖、多血症、電解質異常、黄疸、胎児死亡など
どうやって診断するのですか?
妊婦さんの7〜9%は妊娠糖尿病と診断されるため、きちんと検査を受けましょう。特に肥満、糖尿病の家族歴のある人、高年妊娠、巨大児出産既往のある人などはハイリスクですので必ず検査をうけてください。
妊娠中に注意することは?
お産の後に気をつけることはありますか?
産後に母乳を与えると、お母さんも赤ちゃんも将来、糖尿病になる頻度が減ることが知られていますので、母乳栄養を心がけましょう。
妊娠糖尿病は、今回の妊娠中にいろんな合併症を起こすだけでなく、お母さんの将来の糖尿病、メタボリック症候群発症、さらには赤ちゃんの将来の糖尿病、メタボリック症候群発症にも関係するため、妊娠時に糖尿病に対する正しい知識をもち、、医師の指導のもと産後も食事や運動などのライフスタイルに気を配るようにしましょう。
もっと詳しく知りたい方は,日本糖尿病・妊娠学会の「糖尿病と妊娠に関するQ&A」http://www.dm-net.co.jp/jsdp/ も参考にしてください。
流産・切迫流産
流産とは
[頻度]
医療機関で確認された妊娠の15%前後が流産になります。また、妊娠した女性の約40%が流産しているとの報告もあり、多くの女性が経験する疾患です。妊娠12週未満の早い時期での流産が8割以上でありほとんどを占めます
原因はなんですか?
流産にはどんな種類がありますか?
<原因による分類>
「人工流産」:いわゆる「人工妊娠中絶」のこと。母体保護の目的で母体保護法指定医によって行われる手術です。
「自然流産」:上記以外の、自然に起きる流産のことすべてを言います。手術の有無は関係ありません。
<症状による分類>
「稽留流産」:胎児は死亡しているが、まだ、出血・腹痛などの症状がない場合。自覚症状がないため、婦人科診察で初めて確認されます。治療法としては、入院して子宮内容除去手術を行うのが原則ですが、外来で経過を見て自然排出を期待する場合があります。その場合には夜間の出血などの緊急事態が多いといわれています。
「進行流産」:出血がはじまり、子宮内容物が外に出てきている状態。いわゆる「流産」の状態。下記のように「完全流産」「不全流産」に分けられます。
<流産の進行具合による分類>
「完全流産」:子宮内容物がすべて自然に出てしまった状態。出血、腹痛等は治まってきている場合が多い。経過観察(場合によっては子宮収縮剤投与を追加)で対処できることが多い病態です。
「不全流産」:子宮内容の排出が始まっているが、まだ一部が子宮内に残存している状態。出血・腹痛が続いていることが多く、子宮内容除去手術を行う場合が多い病態です。
<流産に伴う状態による名称>
「感染流産」:細菌などによる感染を伴った流産。母体死亡のリスクが上昇するため、慎重な管理が必要となります。
<流産の回数による名称>
「反復流産」:流産の繰り返しが2回の場合を「反復流産」と呼びます。頻度は2~5%と言われています。
「習慣流産」:流産を3回以上繰り返した場合を特に「習慣流産」と言います。流産は上記のように多くの妊娠で見られ、誰にでもおこる病態です。しかし、3回以上繰り返す場合は1%程度の頻度であり、両親に何らかの疾患が隠れていることもあります。血液検査で判明する疾患、子宮のかたちの異常、カップルの染色体異常などが原因として知られています。専門医療機関で精密検査を行うことも可能ですが、原因がはっきりしない場合も多いとされています。
<流産の時期による名称>
「生化学的妊娠(生化学的流産)」: biochemical pregnancy (preclinical spontaneous abortion/miscarriage)の訳語です。わが国ではChemical abortion(化学的流産)と呼ばれることも多いようです。尿を用いた妊娠反応は出たものの、超音波で妊娠が確認できる前に流産してしまった状態 を言います。妊娠反応試薬が薬局等で販売され、広く一般につかわれるようになったためにクローズアップされてきた病態です。妊娠 反応を行わなければ妊娠と気付かず、月経と考えて過ごしてしまっていることが多いと考えられます。経過を観察します。
流産後の生活は?
切迫流産とはなんですか?
妊娠12週までの切迫流産に有効な薬剤はないと考えられており、経過観察で対処することとなります。子宮に中に血腫(血液のかたまり)があるような切迫流産では安静が効果的とする研究報告もあります。
妊娠初期に少量の出血があったときは?
早産・切迫早産
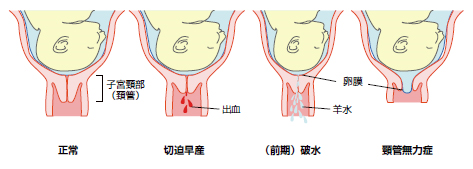
早産とは
切迫早産とは
切迫早産の治療では、子宮口が開かないようにするために、子宮収縮を抑える目的で子宮収縮抑制薬(はりどめ)を使用することがあります。また、切迫早産の原因の一つでもある細菌による感染が疑われれば抗菌薬を使用することもあります。子宮収縮の程度が軽く、子宮口があまり開いていない場合は外来通院による治療でもいいのですが、子宮収縮が強く認められ、子宮口の開大が進んでいる状態では、入院して子宮収縮抑制薬の点滴治療を考慮します。生まれた後の赤ちゃんの状態をよくするために、ステロイドという薬をお母さんの体に使うことがあります。
妊娠34週より前に破水した場合は、赤ちゃんが自分で呼吸できる状態になるまで抗菌薬を投与し感染を抑えることが一般的です。妊娠34週以降であれば、赤ちゃんは自分で呼吸できる可能性が高いので、赤ちゃんに細菌が感染する前に出産し、生まれた後に治療室での治療を行います。
また、症状がなく子宮口が開きやすい状態を子宮頸管無力症といいます。どんどん子宮口が開き、流産や早産になるので状況により頸管(子宮の出口)をしばることがあります。これを子宮頸管縫縮術といいます。
早産のなりやすさとは
ならないようにするにはどうしたらよいか?
妊娠高血圧症候群
妊娠高血圧症候群とは?
この病気は、妊婦さん約20人に1人の割合で起こります。早発型と呼ばれる妊娠34週未満で発症した場合、重症化しやすく注意が必要です。重症になるとお母さんには血圧上昇、蛋白尿に加えてけいれん発作(子癇)、脳出血、肝臓や腎臓の機能障害、肝機能障害に溶血と血小板減少を伴うHELLP症候群などを引き起こすことがあります。また赤ちゃんの発育が悪くなったり(胎児発育不全)、胎盤が子宮の壁からはがれて赤ちゃんに酸素が届かなくなったり(常位胎盤早期剥離)、赤ちゃんの状態が悪くなり(胎児機能不全)、場合によっては赤ちゃんが亡くなってしまう(胎児死亡)ことがあるなど、妊娠高血圧症候群ではお母さんと赤ちゃん共に大変危険な状態となることがあります。

どんな人がなりやすいのですか?
治療法は
ならないようにするにはどうしたらよいのですか?
不正(性器)出血
不正出血とは
どのような病気がありますか?
① 炎症によるもの
病原菌の感染、萎縮性腟炎、子宮内膜炎など
② ホルモン異常によるもの
卵巣機能不全、月経異常など
③ 良性の腫瘍
子宮頸部または内膜のポリープ、子宮筋腫など
④ 子宮腟部びらん
若い女性では一般的に見られる状態ですので、病気とはいえませんが子宮頸がんの初期のこともありますので注意が必要です。
⑤ 悪性の腫瘍
子宮頸がん、子宮体がん、卵巣腫瘍、子宮肉腫、腟がんなど
⑥ 妊娠に関連するもの
流産、異所性妊娠など
不正出血を起こす病気は数多くあります。自分ではどこからの出血かわからないことが多く、実は尿や肛門からの出血のこともあります。
どうしたらいいですか?
子宮筋腫
子宮筋腫とは
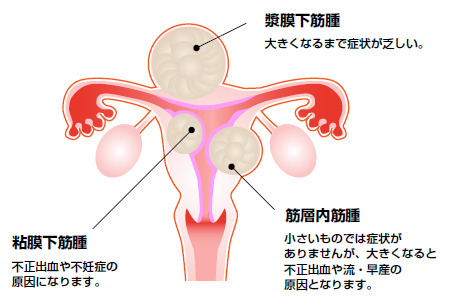
どのような症状がありますか?
診断方法は
どのような治療法がありますか?
子宮筋腫を根本的に治す薬は、今のところありませんが、薬で子宮筋腫を小さくしたり、出血や疼痛などの症状を軽くすることができます。薬の治療には、月経を止める治療(偽閉経療法)が行われます。治療薬には毎日の点鼻薬(鼻からのスプレー剤)と4週間に1回の注射薬の2種類があります。この治療では女性ホルモンの分泌が少なくなるので更年期様の症状がでたり、骨量(カルシウム)が減少するおそれがあるため長期(半年以上)の治療できません。また、治療初期には不規則な出血を認めることもあります。治療中は子宮筋腫が半分近くまで小さくなりますが、治療を中止すると元の大きさに戻るのが普通です。このような理由から、薬による治療は、手術前一時的な使用や、閉経が近い年齢の方などの一時的治療として行われることが多いようです。そのほか、ピル(経口避妊薬)を服用することもあります。女性ホルモン量の少ないピルを使うことで、筋腫が大きくならず、症状も楽になることがあります。
その他の治療法として、子宮を栄養する血管をつめてしまう治療法(子宮動脈塞栓術)もあります。
子宮内膜症
子宮内膜症とは
子宮内膜症は女性ホルモンの影響で月経周期に合わせて増殖し、月経時の血液が排出されずにプールされたり、周囲の組織と癒着をおこしてさまざまな痛みをもたらしたりします。また、不妊症の原因にもなります。
内膜症ができるところは
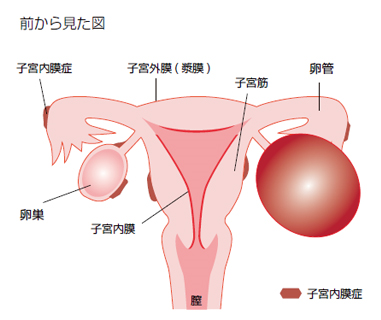
どのような症状がありますか?
治療法は?
痛みに対してはまず、鎮痛剤を使用します。効果が得られない時はホルモン量の少ないピル(低用量エストロゲン・プロゲスチン配合薬/低用量ピル)を用います。視床下部ホルモンであるGnRHの拮抗剤(アゴニスト)や黄体ホルモン剤などが用いられることもあり、女性ホルモンの分泌を抑えたり直接病巣に作用させたりして症状を緩和させます。
卵巣の内膜症性のう胞(チョコレートのう胞)などの病巣部がはっきりしている場合は、手術を考慮します。妊娠を望んでいる場合は、病巣部のみを切除して子宮や卵巣の正常部分を残す手術を選択します。妊娠を望まない場合には、病巣のみの摘出に加えて、子宮、卵巣および卵管などを摘出することもあります。
長期の経過観察が必要
子宮頸がん
子宮頸がんとは
国内では、毎年約1万人の女性が子宮頸がんにかかり、約3000人が死亡しており、また2000年以後、患者数も死亡率も増加しています。
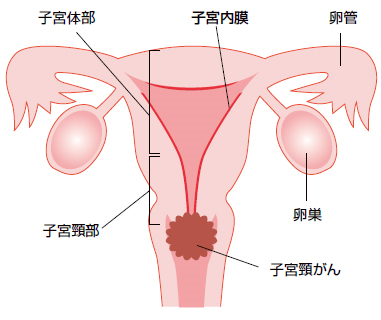
病気の原因は
子宮頸がん予防ワクチン(HPVワクチン)
HPVワクチンに関する詳細な情報や日本産科婦人科学会の考え方に関しては、『子宮頸がんとHPVワクチンに関する正しい理解のために』にも詳しく説明しておりますので、ご覧ください。
病気の発生と進行
どんな症状がありますか?
子宮頸がん検診
子宮頸がんの診断の流れ
どのように治療しますか?
(1)前がん病変(高度異形成)・上皮内がん・微小浸潤がん(進行期1A1期)の治療
妊娠・出産の希望がある場合には子宮を温存する治療として、子宮の入り口付近のみを部分的に切除する子宮頸部円錐切除術を行います。この治療では将来お子さんを生むことが可能ですが、デメリットとして、円錐切除により子宮頸部が短くなって、治療後に妊娠した場合に早産する率が高くなったり、子宮の入り口が狭くなって月経血が外にでにくくなったり、妊娠しにくくなる可能性があります。異形成の場合はレーザーなどで病変部を焼くだけの治療法もあります。一方、子宮を残す希望がない患者さんには、子宮のみの摘出(単純子宮全摘術)が選択されます
(2)進行期1A2期から2B期の治療
がんが目に見える程度の塊となり子宮頸部に留まっているか、子宮周辺の組織に少し広がっている進行期です。治療としては、手術を選択する場合は広汎子宮全摘術(IA2期の場合は、准広汎子宮全摘でもよい)とよばれる子宮頸がんの根治手術を行います。これは子宮に加えて腟の一部、卵巣、子宮周辺の組織やリンパ節を広範囲に摘出します。卵巣は温存することもあります。将来妊娠できるようにしたいという希望が強い場合は、可能であれば子宮頸部とその周囲のみを広範囲に切除して子宮体部を温存する手術(広汎子宮頸部切除術)を行うこともあります。手術療法の後遺症として、排尿感覚が鈍くなって尿が出にくくなる排尿障害や下肢のリンパ浮腫、卵巣機能消失によるホルモン欠落症状などがあり、短期間で改善する場合もありますが、長期に持続する場合もあります。一方、この進行期の患者さんで手術を選択しない場合は、放射線の単独療法や、抗がん剤の点滴と放射線治療を併用する同時化学放射線療法が選択されます。放射線治療の副作用として胃腸障害、下痢、皮膚炎、腸閉塞などがあり、また、抗癌剤の副作用として吐き気の他に血液毒性(好中球減少、貧血、血小板減少)や腎毒性などがあります。また手術をした患者さんにおいても、再発のリスクが高いと判断されるケースでは、術後に放射線治療または化学療法あるいはその併用治療を追加することがあります。
(3)進行期3期・4期の治療、再発時の治療
がんが子宮を越えて骨盤内や腟に広範囲に広がったり、膀胱や直腸に進展したりしている場合、あるいは肺や肝臓など遠くの臓器に転移している場合は、基本的に手術は選択されず、前述の同時化学放射線療法または放射線や抗がん剤それぞれの単独治療が、患者さんの年齢や体力、全身状態などに合わせて行われます。抗がん剤はシスプラチンという薬が中心ですが、さらに別の抗がん剤を併用したり、最近ではがんへの血管新生を阻害するようなベバシズマブという分子標的薬も使用されるようになりました。また子宮頸がんの再発時も、同様に抗癌剤あるいは放射線治療が中心となりますが、孤立性の病変であれば手術による切除を行うこともあります。進行した症例や再発症例では、痛みや出血などのつらい症状を緩和する治療も行いながらがん全体への治療をすすめます
子宮頸がんの治療成績、早期発見、早期治療を
子宮頸がんは、早期がんのうちに治療すれば治癒率も高く、また子宮を温存できる可能性も十分あります。しかし進行がんになると再発率・死亡率も高くなります。子宮頸がんの予防にはHPVワクチンによる一次予防がまず大切であり、次に、子宮頸がん検診で早期発見し、早期治療をうけること(二次予防)が重要です。気になる症状がある場合や、ワクチン・検診について尋ねたいことがある場合は、早めに婦人科の専門医に相談しましょう。子宮体がん(子宮内膜がん)
子宮体がんとは
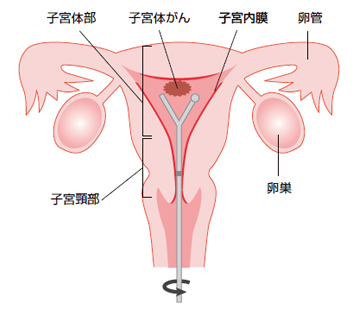
どのような方が子宮体がんになりやすい?
どんな症状がありますか?
検査法は

どのように治療しますか
最後に
卵巣腫瘍
卵巣腫瘍とは
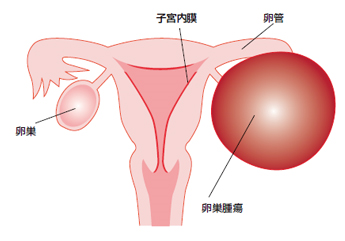
どのような症状がありますか?
診断方法は?
治療法は?
卵巣悪性腫瘍はその種類と拡がり(進行期)により術後化学療法の必要性や抗がん剤の種類などが決まってきます。卵巣悪性腫瘍の90%以上は上皮性・間質性腫瘍(上皮性卵巣がん)に分類され、若年者を中心に発症する胚細胞腫瘍は数%程度、その他には胃がんや大腸がんなどからの転移性腫瘍も見られます。上皮性卵巣がんの場合の術後化学療法はタキサン製剤(パクリタキセルなど)とプラチナ製剤(カルボプラチンなど)を用いることが一般的で、ごく初期を除き、病気の進み具合(進行期)や顔つき(組織型)によって、3~4週間隔で、3-8コースの治療を行います。手術に引き続きこの化学療法を受けた場合の5年生存率はI期(卵巣に限局)で約90%、II期(骨盤内臓器に限局)で約70%、それ以上に進行しているIII・IV期では約30%です。最近はベバシズマブという新しい種類の薬剤(分子標的治療薬)が、これまでの化学療法に併用できるようになり、生存率の向上が期待されています。悪性胚細胞腫瘍の場合、シスプラチン、エトポシド、ブレオマイシンという3種の抗がん剤が用いられることが一般的です。この治療を行うことで悪性胚細胞腫瘍の予後は以前より飛躍的に改善されましたが、腫瘍の進展が早いため、できるだけ早期に治療を開始する必要があります。
月経前症候群
月経前症候群とは

原因はなんですか?
どんな症状がありますか?
診断方法は
日本では月経のある女性の約70~80%が月経前に何らかの症状があります。生活に困難を感じるほど強いPMSを示す女性の割合は5.4%程度と言われています。思春期の女性ではPMSがより多いとの報告もあります。
治療方法は
まず、症状日記をつけ病状を理解し、ストレスから自分を解放するメインテナンスの時期ととらえてもらうとよいと思います。月経前症候群の症状と付き合うために、自分のリズムを知って気分転換を図ったり、自分が心地よいと思えるようなセルフケアを探してみることをお勧めします。
B. 薬による治療
1. 排卵抑制療法(排卵を抑える治療法)
A) 排卵が起こり女性ホルモンの大きな変動があることが原因の一つですから、排卵を止め女性ホルモンの変動が無くなることで症状が軽快します。ホルモン量の少ない低用量経口避妊薬(OC、低用量ピル)や低用量エストロゲン・プロゲスチン配合剤(LEP)などのホルモン薬で排卵を止めます。これらのホルモン薬は、服用している期間だけ一時的に排卵を止めるものですから、将来の妊娠には影響を与えません。
B) 症状に対する治療法
痛みに対しては鎮痛剤。
むくみなどの水分貯留症状に対しては、利尿剤や抗アルドステロン療法(尿量を増やす治療法)。
精神神経症状や自律神経症状に対しては、精神安定剤や選択的セロトニン再取り込み阻害薬物療法(脳内の活性物質セロトニンを維持する治療法)。
C) 漢方療法
個人の証(症状や体質)に合わせて、漢方薬を使用します。加味逍遥散、当帰芍薬散、温経湯、抑肝散、桂枝加竜骨牡蛎湯などがよく使用されています。
更年期障害
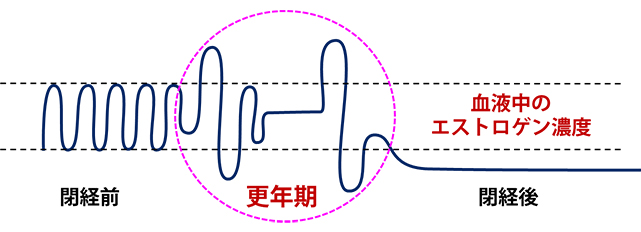
更年期とは
日本人の平均閉経年齢は約50歳ですが、個人差が大きく早い人で40歳台前半、遅い人で50歳台後半に閉経を迎えます。
閉経前の5年間と閉経後の5年間とを併せた10年間を「更年期」といいます。更年期に現れるさまざまな症状の中で他の病気に伴わないものを「更年期症状」といい、その中でも症状が重く日常生活に支障を来す状態を「更年期障害」と言います。
更年期障害の主な原因は女性ホルモン(エストロゲン)が大きくゆらぎながら低下していくことですが(図1)、その上に加齢などの身体的因子、成育歴や性格などの心理的因子、職場や家庭における人間関係などの社会的因子が複合的に関与することで発症すると考えられています。
更年期障害の症状は大きく分けて3つに分類されます。
① 自律神経失調症状:のぼせ、汗、寒気、冷え症、動悸、胸痛、息苦しさ、疲れやすい、頭痛、肩こり、めまい
② 精神症状:イライラや怒りっぽいなどの情緒不安定、抑うつ気分
③ その他の症状:腰痛や関節痛、嘔気や食欲不振、皮膚の乾燥感やかゆみ、尿が近く外陰部の不快感
多彩な症状がみられますが、これらが他の病気の症状ではないことが条件になります。
どんな治療法がありますか?
更年期障害の薬物療法は大きく3つに分けられます。
①ホルモン補充療法(HRT)
更年期障害の主な原因がエストロゲンのゆらぎと減少にあるため、少量のエストロゲンを補う治療法(ホルモン補充療法:HRT)が行われます。HRTは、ほてり・のぼせ・ホットフラッシュ・発汗など血管の拡張と放熱に関係する症状に特に有効ですが、その他の症状にも有効であることがわかっています。エストロゲン単独では子宮内膜増殖症のリスクが上昇するため、子宮のある方には黄体ホルモンを併用します(エストロゲン・黄体ホルモン併用療法)。手術で子宮を摘出した方には、黄体ホルモンを併用する必要はありません(エストロゲン単独療法)。HRTに用いるホルモン剤には飲み薬、貼り薬、塗り薬などいくつかのタイプがあり、またその投与法もさまざまです(下図)。よく話し合いながら、その人に合った最適な治療法を選択していきます。HRTに関しては、一時乳がんなどのまれな副作用が強調される傾向にありました。しかし最近になって、更年期にHRTを開始した人では心臓・血管の病気や骨粗鬆症など老年期に起こる疾患が予防できるという利点が、再び見直され始めています。②漢方薬
漢方薬はさまざまな生薬の組み合わせで作られており、全体的な心と体のバランスの乱れを回復させる働きを持ちます。多彩な症状を訴える更年期女性に対しては、「婦人科三大処方」とも呼ばれる当帰芍薬散・加味逍遥散・桂枝茯苓丸を中心に、さまざまな処方が用いられます。比較的体力が低下しており、冷え症で貧血傾向がある方に対しては当帰芍薬散を、比較的体質虚弱で疲労しやすく、不安・不眠などの精神症状を訴える方に対しては加味逍遥散を、体力中等度以上でのぼせ傾向にあり、下腹部に抵抗・圧痛を訴える方に対しては桂枝茯苓丸を、それぞれ処方します。③向精神薬
気分の落ち込み・意欲の低下・イライラ・情緒不安定・不眠などの精神症状が最もつらい症状である場合には、抗うつ薬・抗不安薬・催眠鎮静薬などの向精神薬も用いられます。選択的セロトニン再取り込み阻害薬(SSRI)やセロトニン・ノルアドレナリン再取り込み阻害薬(SNRI)などの新規抗うつ薬は副作用も少なく、またほてり・発汗など血管の拡張と放熱に関係する症状にも有効であることが知られています。女性の平均寿命が90歳に近づきつつあるわが国において、更年期は人生の折り返し地点です。この時期に起きる様々な問題をかかりつけ産婦人科医と二人三脚で上手に乗り越えて、第2の人生を明るく幸せに過ごしましょう!
不妊
不妊とは
しかし、女性に排卵がなかったり、子宮内膜症を合併していたり、過去に骨盤腹膜炎などにかかったことがあったりすると妊娠しにくいことが分かっています。このような場合は、上記の定義を満たさなくても「不妊かもしれない」と考えて検査や治療に踏み切った方が良いこともあります。また、男女とも加齢により妊娠が起こりにくくなることが知られており、治療を先送りすることで成果が下がるリスクを考慮すると、一定期間を待たないですぐに治療したほうが効果的である場合もあります。
不妊のカップルは約10組に1組と言われていますが、近年、妊娠を考える年齢が上昇していることもあり、この割合はもっと高いとも言われています。全く病気とは無縁で病院を訪れることのなかったカップルにとっては、不妊ではないかと考えただけで大きな不安をお持ちになることと思います。まずは健康であることを確認し、人生のプランをたてるために、産婦人科医にご相談ください。
不妊の原因は?
不妊の原因は、男性側、女性側、あるいはその両方にある場合がありますが、何も原因がない場合もあります。
女性側の原因
HUMAN+の解説
排卵因子
規則的な月経のある女性の場合は、月経の約2週間前に「排卵」が起こります。排卵とともに女性ホルモンの分泌が変化し、その影響で子宮内膜も妊娠に向けて準備をします。妊娠が成立しなければ子宮内膜は剥がれ落ちて月経になります。
しかし、極端な月経不順の女性の場合、月経のような出血があっても排卵を伴わないことがあります。排卵がなければ妊娠は起こりません。排卵が起こらない原因には、甲状腺など女性ホルモンを出す仕組みに影響を与える病気や、極度の肥満または体重減少、男性ホルモンが高くなるホルモンのバランス異常(多嚢胞性卵巣症候群)などがあり、これらの場合は原疾患を治療したり、排卵を起こす治療をしたりします。また、全く月経がない場合、様々なホルモン分泌の異常やまれに早発卵巣不全(早発閉経)の方もおられます。
排卵しているかどうかは、基礎体温を記録するとわかります。
HUMAN+
基礎体温
基礎体温
卵管因子
卵管は精子が卵子に向かい、受精した卵(胚)が再び子宮に戻るための道です。卵管が炎症などによって詰まっていると、妊娠は起こりません。卵管炎や骨盤腹膜炎の原因となるクラミジア感染症にかかったことがある方で、ほとんど無症状のうちに卵管が詰まっていることもあります。また、強い月経痛がある女性の場合、子宮内膜症が潜在していることがありますが、この子宮内膜症の病変によって卵管周囲の癒着が起こり、卵管が詰まっている場合もあります。
頸管因子
子宮頸管は子宮の出口を巾着のように閉めてバリアをしている筒のような部分です。排卵が近づくとその筒の内部を満たす粘液が精子の貫通しやすい状態に変化しますが、この粘液の分泌が少なかったり、精子の貫通に適していなかったりすると、精子は子宮内に侵入しにくくなり、妊娠が起きにくくなります。
免疫因子
人間には、細菌やウイルスなどの外敵と闘い自分を守るための「免疫」という仕組みがあります。異物の侵入を容易に許容しないための大切な仕組みですが、時に「抗体」といわれる免疫の力で精子を攻撃してしまうことがあります。精子を攻撃する抗体(抗精子抗体)を持つ女性の場合、子宮頸管や卵管の中で抗精子抗体が分泌されると、精子の運動性が失われ、卵子に到達できず、妊娠が起こりません。
子宮因子
子宮筋腫や子宮の先天的な形態異常などにより、子宮内膜の血流が悪かったり、子宮内に過去の手術や炎症による癒着などがあると、子宮内に到達した胚がくっ付いて育つことを妨げ、妊娠に至りません。
男性側の理由
HUMAN+の解説
男性側に理由がある割合と、女性側に理由がある割合は、ほぼ半々だと言われています。
造精機能障害
精子の数が少ない、または無い、あるは精子の運動性などの性状が悪いと、妊娠しにくくなります。精索静脈瘤で精巣内の温度が高くなっていると、精子の数や運動性が低下します。また、特に原因はなくても精子が作られない場合もあります。
精路通過障害
作られた精子がペニスの先端まで通るための道が途中で詰まっていると、射精はできても精子は排出できず、妊娠に至りません。過去の炎症(精巣上体炎)などにより精管が詰まっている場合などがあります。
性機能障害
勃起障害(ED)、膣内射精障害など、セックスで射精できないものをいいます。一般的にはストレスや妊娠に向けての精神的なプレッシャーなどが原因と考えられていますが、糖尿病などの病気が原因のこともあります。
加齢による影響
男女とも、加齢により妊娠する・させる力(妊孕性)が低下することが分かっています。女性は30歳を過ぎると自然に妊娠する確率は減り、35歳を過ぎると著明な低下を来たします。加齢により子宮内膜症などの合併が増えること、卵子の質の低下が起こることが妊孕性低下の原因と考えられています。
→HUMAN+の解説
男性は、女性に比べるとゆっくりですが、35歳ごろから徐々に精子の質の低下が起こります。
不妊の検査
女性側の検査
内診・経膣超音波検査
子宮内膜症や子宮筋腫、クラミジア感染症などの病気がないかどうかを調べます。子宮内膜症や子宮筋腫の疑いがある場合には、MRI検査や腹腔鏡検査を追加して行う場合もあります。
子宮卵管造影検査
卵管が詰まっていないかどうか、子宮の中の形に異常がないかどうかを調べます。
ホルモンの検査
女性ホルモンの分泌やこれに関係する甲状腺の機能などを調べる血液検査です。妊娠が成立する時期(黄体期)に十分な女性ホルモンが分泌されているかどうかを調べておく必要もあるため、一般的には月経周期にあわせて2回の検査を行います。
性交後試験(Huhnerテスト、またはPCT)
排卵直前の最も妊娠しやすい日に性交を行い、翌日、女性の子宮頸管粘液を採取し、その中に運動精子を認めるかどうかを調べます。直進運動精子が認められない場合は、免疫因子(抗精子抗体)の有無などを調べます。
男性側の検査(精液検査)
マスターベーションで採取した精液を検査し、精子の数や運動率などを調べます。不妊症を診ている産婦人科や泌尿器科で検査できます。異常がある場合には精索静脈瘤などの病気がないかどうか、泌尿器科で検査をします。
不妊症の治療
原因が特定できた場合には、それぞれの原因に応じた治療を行います。
例えば・・・
排卵障害
排卵誘発法を行いながら、タイミング法や人工授精などを行います。
卵管狭窄・閉塞
卵管癒着剥離術や卵管形成術を行い卵管を開通させるか、体外受精を行います。
子宮内膜症
腹腔鏡下子宮内膜症病巣除去術を行ってからタイミング法・人工授精・体外受精を行うか、年齢によってはすぐに体外受精を行います。
乏精子症
男性側の治療を行ったり、人工授精や体外受精(状態によっては顕微授精)を行います
無精子症
精管閉塞がある場合は精路再建手術を行うか、精巣精子採取術+顕微授精などを行います。
勃起障害・射精障害
勃起障害治療薬等で治療したり、人工授精を行ったりします。
原因が分からない場合
排卵と受精を補助する治療を行います。一般的には、タイミング法→排卵誘発法→人工授精→体外受精というように、数周期で妊娠しない場合に治療法をステップアップさせていきます。
タイミング法
排卵の2日前ごろ、最も妊娠しやすいと言われている時期に性交を持つようにする方法です。卵胞の大きさや尿中のホルモンを測定し、排卵日を推定します。排卵日の周辺で数回の通院が必要です。
排卵誘発法
内服薬や注射で排卵を促す方法です。排卵障害の場合に使用する方法ですが、排卵があっても、人工授精の妊娠率を上げる目的で使用する場合もあります。
人工授精
マスターベーションで採取した精液から良好な精子を取り出して、最も妊娠しやすい時期に子宮内に注入する方法です。
HUMAN+
生殖補助医療(体外受精、顕微授精)
膣の方から細い針を穿刺して卵巣から卵子を取り出し、体外で精子と受精させ、数日後に子宮内に受精卵(胚)を戻す方法です。精子と卵子が自然に受精しない場合、あるいは精子数が極端に少ない場合は、細い針で精子を卵子の中に注入する方法(顕微授精)を行います。1回の体外受精でたくさんの受精卵が得られた場合、余剰胚を凍結し、妊娠しなかった場合や次の子どもを望む場合に戻す方法もあります(凍結胚移植)。
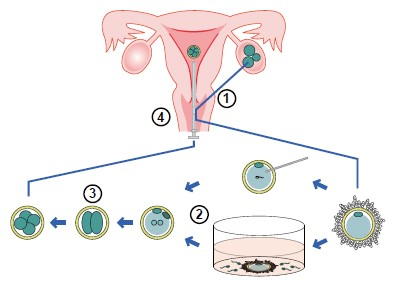
図に体外受精・顕微授精の概要を示します。
①卵巣に針を刺し、卵を採取します。
②体外で精子と受精させます(上段:顕微授精、下段:通常の体外受精)。
③受精を確認し、卵の分割を待ちます。
④子宮内に受精卵を戻します。
我が国の成績
我が国では現在40万件を超える生殖補助技術が行われています。
本会で登録調査を行っている我が国での治療数、年齢別の治療成績は以下のサイトでご覧になれます。https://plaza.umin.ac.jp/~jsog-art
■対馬病院産婦人科臨床研究に関する公開情報について
オプトアウトについて